持効型インスリン製剤
- 持効型インスリン製剤は、食事に関係なく24時間前後にわたって一定のインスリン作用を持続させるためのインスリンです。基礎インスリン(ベーサルインスリン)として、1日1回または2回の注射で体内のインスリンを補います。
- 代表例は以下のとおりです。:インスリン・グラルギン(商品名:ランタス、トレシーバなど)、インスリン・デテミル(商品名:レベミル)、インスリン・デグルデク(商品名:トゥジェオ、レベミル・デグルデクなど)
- 皮下注射されたインスリン分子が、注射部位でゆっくり溶け出す構造になっている。
- グラルギン:pH の変化で溶解度が下がり、微結晶として徐放される。
- デテミル:脂肪酸が結合し、血中アルブミンと結合してゆっくり放出。
- デグルデク:自己連結(多量体化)して皮下に「貯蔵庫」をつくり、そこから少しずつ解離。
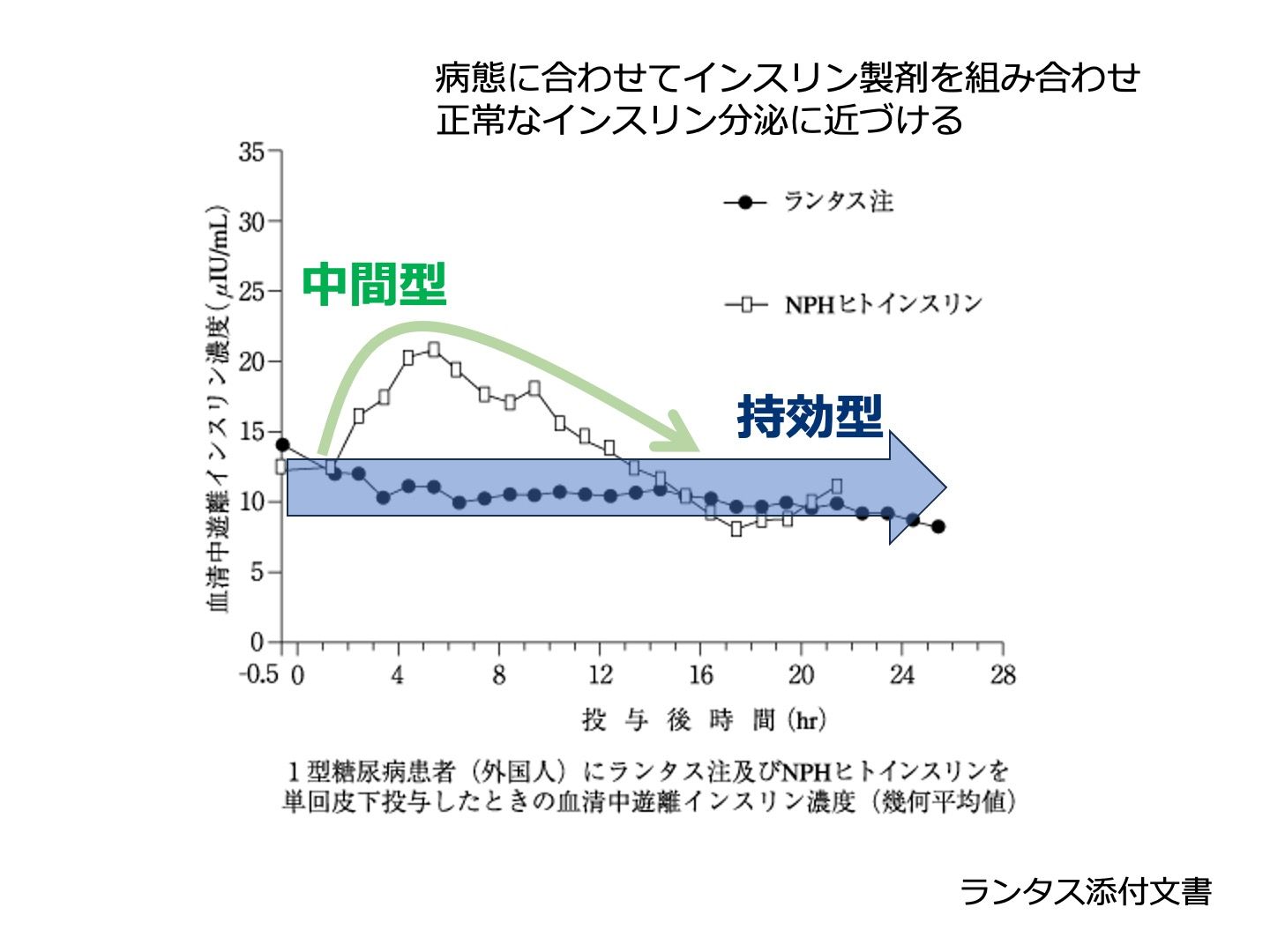
- 血中に徐々に入り、インスリン受容体に結合して、肝臓・筋肉・脂肪組織へのブドウ糖取り込みを底上げしながら、肝臓での糖新生を抑える。
- これにより、絶食時や食間・夜間の血糖値を安定させ、ベーサル(基礎)インスリンとして働く。
- 持続時間が長い:約24時間以上持続(製剤によっては36時間以上)
- ピークがほぼ平坦:作用ピークが明確でないため、低血糖のリスクを比較的抑えやすい
- 注射回数が少ない:1日1回で済む製剤が主流
- 個人差の調整がしやすい:デグルデクなどはさらにフレキシブルな投与時間にも対応
- 低血糖:特に夜間の低血糖に注意。
- 対策:
- 就寝前の血糖測定を行い、低めだった場合はブドウ糖補給や注射量の調整を検討。
- 医師の指示で注射量を少しずつ微調整。
- 体重増加:インスリン全般の副作用として起こりやすい。
- 対策:
- バランスの良い食事と適度な運動を継続。
- 栄養士や医師と相談し、摂取カロリーを管理。
- 注射部位の皮膚反応(痛み・発赤・しこり)
- 対策:
- 腹部、大腿部、上腕などローテーションし、同じ場所を避ける。
- しこりができたら触ってほぐしたり、医師に相談。
- アレルギー(まれ):かゆみ・発疹が出た場合は速やかに受診。
- 基礎インスリン補充:絶食時(夜間・食間)の血糖をコントロールするため、1日1回(就寝前や朝)注射。
- 分割注射療法:持効型インスリン+速効型インスリンで食後・基礎両方をカバー。
- ポンプ療法の代替:インスリンポンプが使えない場合の固定ベーサルとして。
- 注射時間の一貫性:決まった時間に注射することで安定した効果を得られる。
- 自己血糖測定:特に夜間・朝の血糖を定期的にチェックし、傾向を把握。
- 食事・運動とのバランス:食事量や運動量が普段と変わると低血糖リスクが上がるため、事前に調整や補食を。
- 携帯用グルコース:外出先や運動中に低血糖が起きたときに備えて持ち歩く。
- 定期的な受診・相談:注射量や生活状況を医師と見直し、最適化を図る。