ポリファーマシー
ポリファーマシーとは?
定義
- 多剤服用の中でも害をなすものを、特に、ポリファーマシーといいます
- 明確な基準は国や文献によって異なりますが、一般的には 5剤以上の併用がポリファーマシーとされることが多いです。(ただし、単に服用する薬剤数が多いことではないことに注意)
問題点
- 副作用のリスクが増加(転倒、意識障害、腎機能障害など)
- 薬物相互作用
- 服薬アドヒアランスの低下(飲み忘れ・混乱)
- 医療費の増大
ただし、必要な薬が適切に使われている場合は「適正な多剤併用」
不適切処方への介入
ポリファーマシー対策として、不適切処方への介入が重要です。不適切処方とは大きく二つに分類できます。
- PIMs・・「減らすべき薬」が処方されている
- PPOs・・「増やすべき薬」が処方されていない
◾ 日本語訳:
「潜在的に不適切な薬物」
◾ 定義:
高齢者など特定の患者において、副作用やリスクがベネフィットを上回ると考えられる薬剤のこと。
◾ 例:
- 高齢者に抗コリン作用を持つ薬(例:ジフェンヒドラミン)
- 長期的なベンゾジアゼピン系薬の使用
◾ 使用場面:
- 処方の見直し(deprescribing)の判断に利用される
- 代表的な評価基準:Beers Criteria(米国)、STOPP基準(欧州)、高齢者の安全な薬物療法ガイドライン2015
◾ 日本語訳:
「処方すべき薬剤の欠如」
◾ 定義:
医学的に必要な薬が処方されていない状態。
◾ 例:
- 骨粗鬆症があるのにビタミンDやカルシウムが処方されていない
- 心不全患者にACE阻害薬やβ遮断薬が処方されていない
◾ 使用場面:
- 治療の不十分さを見直すため
- 代表的な評価基準:START基準(欧州)
ポリファーマシーの評価では「減らすべき薬(PIMs)」と「足りない薬(PPOs)」の両方をチェックすることが大切
不適切処方に介入するための糸口
処方カスケード
処方カスケード
最初に投与した薬剤の副作用を「新たな病気」と見誤り、追加の薬剤を処方し続けることで、投薬が雪だるま式に増え、さらなる有害事象を引き起こす現象。
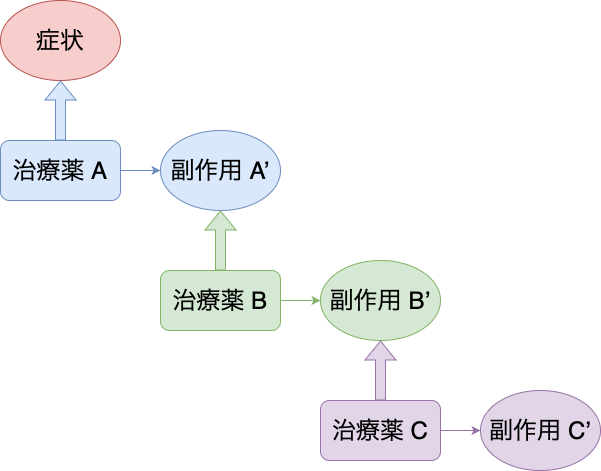
処方カスケードの例
- NSAIDs → 高血圧 → 降圧薬
- NSAIDs(非ステロイド性抗炎症薬)を服用すると血圧が上昇することがある
- 血圧上昇が副作用と認識されず、高血圧として新たに降圧薬が処方される
- 利尿薬 → 高尿酸血症 → 痛風治療薬
- 降圧剤として利尿薬を服用すると尿酸値が上昇する
- 高尿酸血症を別の疾患と捉え、アロプリノールなどの痛風治療薬が追加される
- 抗精神病薬 → パーキンソン症状 → 抗パーキンソン薬
- 抗精神病薬の副作用として錐体外路症状(振戦、筋強剛など)が出現
- これをパーキンソン病と捉え、抗パーキンソン薬が処方される
- Ca拮抗薬 → 下肢浮腫 → 利尿薬
- Ca拮抗薬の副作用として下肢浮腫が現れる
- 浮腫に対して利尿薬が処方される
- 抗コリン薬 → 便秘 → 下剤
- 抗コリン作用を持つ薬剤(三環系抗うつ薬など)による便秘
- 便秘に対して下剤が処方される
- メトクロプラミド → アカシジア → ベンゾジアゼピン系薬
- 制吐剤メトクロプラミドの副作用としてアカシジア(静座不能症)が出現
- 不安症状と誤認され、ベンゾジアゼピン系の抗不安薬が処方される
- コリンエステラーゼ阻害薬 → 尿失禁 → 抗コリン薬
- 認知症治療薬のコリンエステラーゼ阻害薬による尿失禁
- 尿失禁に抗コリン薬が処方されるが、これは認知機能を悪化させる可能性がある