不眠症治療薬
睡眠の簡単なしくみ
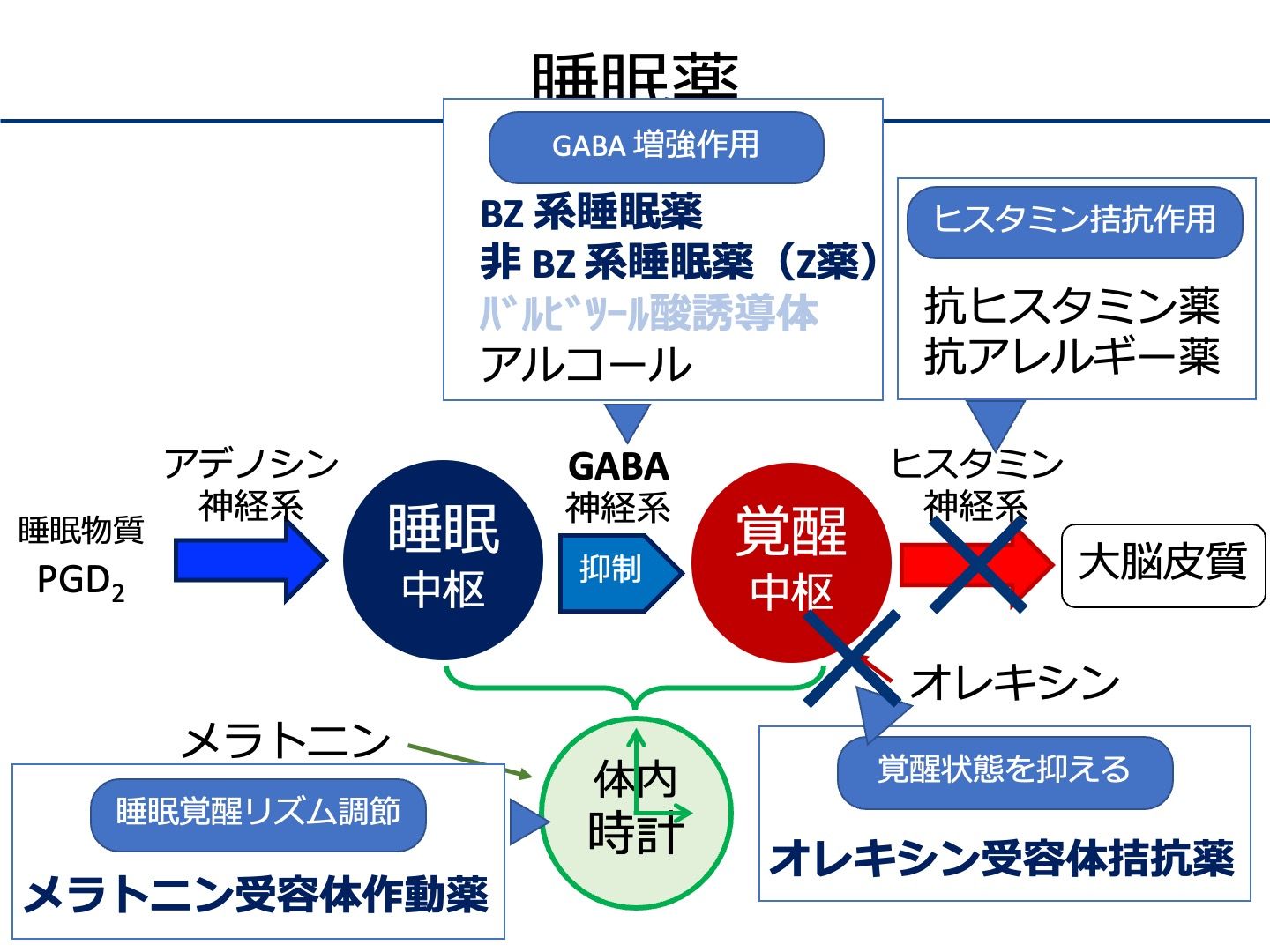
- 脳内の睡眠中枢と覚醒中枢が調節している
- 体内時計が中枢を制御している
覚醒系
- 覚醒中枢からの指令を、ヒスタミン神経系が伝えて、「覚醒」させる
↓↓
- コーヒーを飲むと眠気が覚める
- カフェインはアデノシン神経系を抑制する=睡眠を抑制=覚醒
睡眠系
- 睡眠中枢が、GABA 神経系を介して、覚醒中枢を抑制させることで、睡眠を誘う
- 睡眠中枢は、睡眠物質であるPGD2の作用で、アデノシン神経系を介して作用する
不眠症治療薬
ベンゾジアゼピン系睡眠薬
GABA受容体のベンゾジアゼピン結合部位に結合し、GABA作用を増強 → 中枢神経抑制
眠気を誘う
非ベンゾジアゼピン系(Z-drug)
GABA受容体の特定サブユニットを選択的に活性化 → 鎮静・睡眠誘導
眠気を誘う
メラトニン受容体作動薬
MT/MT受容体を刺激 → 生体リズムの調整
覚醒/睡眠リズムを整える
オレキシン受容体拮抗薬
オレキシン1/2受容体を遮断 → 覚醒維持シグナルの抑制
覚醒系を抑え眠りに誘う
抗ヒスタミン薬(第1世代)
(OTC)
覚醒作用のあるヒスタミン神経系を抑制し鎮静作用を示す
眠気を誘う
抗精神病薬・鎮静系抗うつ薬
不眠症治療の臨床現場では、鎮静系の抗精神病薬・抗うつ薬が鎮静用量で用いられることがある(保険適用外)
睡眠障害の特徴に合わせて、薬剤の効果発現時間・持続時間の特徴をもとに使い分ける。
- 入眠障害:就床時に短時間作用型ベンゾジアゼピン系またはZ-drug
- 中途覚醒:中間~長時間作用型ベンゾジアゼピン系 or オレキシン拮抗薬
- 睡眠リズム障害:就寝時刻調整にメラトニン作動薬
- 軽度の一過性不眠:抗ヒスタミン薬(OTC)
- 依存・耐性形成:ベンゾ系/Z-drugは連用で効果減弱・中止時離脱症状に注意
- 転倒・認知機能低下:高齢者では特に長時間作用型や過量服用でリスク増大
- 翌朝の傾眠:残存作用による眠気。用量・服薬間隔を厳守
- 薬物相互作用:CYP代謝酵素阻害薬やアルコール併用で抑制作用増強
- 特異的副作用:メラトニン作動薬は頭痛・めまい、オレキシン拮抗薬は悪夢や日中眠気
ポイント解説
- 根本治療が最優先
- 併存疾患が原因で不眠が生じている場合、まずはその治療を最適化
- 薬剤選択の注意
- 高齢者や認知症患者では、抗コリン作用・転倒リスクの高い薬剤は避けるか低用量で
- 多剤併用に伴う副作用(過眠、ふらつき、味覚異常など)にも注意
- 非薬物療法との併用
- CBT-Iや睡眠衛生指導はほぼすべてのケースで併用推奨
- フォローアップ
- 効果判定と副作用モニタリングのため、投与開始後1–2週間、1か月ごとなど定期的に評価
これらを踏まえ、原因疾患に合わせた治療薬の選択と併存する睡眠特性へのアプローチを行うことで、不眠症の改善を図る
不眠のタイプの確認
| 項目 | 内容 |
|---|---|
| 入眠困難 | 寝つきが悪い(30分以上かかる) |
| 中途覚醒 | 夜中に何度も目が覚める |
| 早朝覚醒 | 予定より2時間以上早く目が覚める |
| 熟眠障害 | 寝た感じがしない、浅い眠りが続く |
→ 不眠の型に応じて薬剤の作用時間を選択することが重要です。
生活習慣・睡眠環境
| 項目 | チェック例 |
|---|---|
| 就寝時間・起床時間のリズム | 不規則ではないか?夜勤はあるか? |
| 昼寝 | 長すぎないか? |
| カフェイン・アルコール | 就寝前の摂取状況 |
| スマートフォン・TV | 就寝前の光刺激の有無 |
| 環境要因 | 騒音、照明、室温など |
→ 薬物療法の前に、非薬物的介入(睡眠衛生指導)を優先する場面も。
基礎疾患・併用薬の確認
| 疾患例 | 注意点 |
|---|---|
| うつ病・不安障害 | 不眠は精神疾患の症状かもしれない(抗うつ薬の選択も考慮) |
| 認知症 | ベンゾジアゼピン系はせん妄や転倒リスクあり |
| 呼吸器疾患(COPD、OSA) | 呼吸抑制の危険性がある薬剤は避ける |
| Parkinson病 | 中途覚醒の原因や、抗コリン薬との相互作用に注意 |
| 利尿薬・ステロイド | 中途覚醒や夜間頻尿の原因となる可能性あり |
→ 原因疾患の治療が先行すべきケースも多い。
現在の薬剤使用歴(種類・効果・副作用)
| チェック項目 | 具体例 |
|---|---|
| 既使用薬剤の種類と期間 | ベンゾジアゼピン系、Z薬、メラトニン系、オレキシン受容体拮抗薬など |
| 効果 | 入眠・中途覚醒・熟眠感の改善があったか |
| 副作用 | 日中の眠気、ふらつき、記憶障害など |
| 依存・離脱症状 | ベンゾ系では長期使用リスクあり |
転倒・認知・日中機能への影響
| 項目 | 内容 |
|---|---|
| 高齢者 | ふらつき、夜間トイレでの転倒リスク増加 |
| 認知機能 | 一部薬剤で記憶障害、せん妄のリスクあり(特に長時間作用型) |
| 運転などのリスク活動 | 翌朝の持ち越し作用に注意(例:ゾルピデム、デエビゴなど) |
→ 必要に応じて簡易認知検査や起立テストの実施も有効。
睡眠薬以外の治療法への取り組み
| 非薬物療法 | 実施状況 |
|---|---|
| 認知行動療法(CBT-I) | 不眠症に対する第一選択。導入歴は? |
| スリープダイアリー | 睡眠の可視化による行動修正に役立つ |
| リラクゼーション法 | 音楽・深呼吸・瞑想など |
| 運動療法 | 軽度〜中等度の運動(夕方以降は控える) |
患者の希望・価値観・生活状況
| 視点 | 内容 |
|---|---|
| 睡眠の質への本人の満足度 | 「薬がないと眠れない」という思い込みがあるか |
| 起床後の活動性 | 仕事・介護・学業などへの影響 |
| 副作用に対する不安 | 依存性やボケることへの懸念 |
| 一時的な不眠か、慢性か | 喪失体験や入院など、明らかなトリガーがあるか? |
睡眠薬は不眠の改善に有用だが、高齢者や重症患者ではせん妄の誘発因子にもなり得る。
|せん妄リスク
ベンゾジアゼピン系睡眠薬
- せん妄リスク:ICUなど重症環境下では使用によりせん妄リスクが上昇する可能性が示唆
- 対策:高齢者やせん妄既往例では使用を極力避け、投与最小量・短期間にとどめる
非ベンゾジアゼピン系睡眠薬(Z薬)
- せん妄リスク:投与後に幻覚や記憶障害、稀にせん妄を生じた症例報告がある
- 特に初回高用量投与や中枢神経系疾患の併存例で注意が必要
- 対策:高齢者やせん妄既往例では使用を極力避け、投与最小量・短期間にとどめる
|せん妄リスクが低い
新規睡眠薬
メラトニンおよびラメルテオンのせん妄予防効果を検討したRCTメタ解析では、ICU入院患者でせん妄発症を低減する傾向が示された
質の高い研究では再現性に乏しく、確実な結論は未確立
オレキシン受容体拮抗薬
スボレキサント(suvorexant)投与により、高リスク入院高齢者でせん妄発症率が低下する傾向があり(HR 0.22、95%CI 0.11–0.41)、レンボレキサントでも似た結果が報告されている
抗精神病薬の低用量投与
抗精神病薬・鎮静系抗うつ薬
不眠症治療の臨床現場では、鎮静系の抗精神病薬・抗うつ薬が鎮静用量で用いられることがある(保険適用外)